Gefäße
Beinvenenthrombose
Beinvenenthrombose
Bei der Bein- und Beckenvenenthrombose handelt es sich um den vollständigen oder teilweisen Verschluss der tiefen Bein- und Beckenvenen durch ein Blutgerinnsel (Thrombus). Die Thrombose kann durch einen verlangsamten Blutfluss, durch eine Schädigung der inneren Venenwand sowie durch eine Veränderung der Fließeigenschaften des Blutes auftreten. Risikofaktoren für eine tiefe Beinvenenthrombose sind eine längere Bettlägerigkeit, Bewegungsmangel, erhöhte Gerinnungsneigung des Blutes (z.B. nach einer Operation), nach schweren Verletzungen oder bei bösartigen Erkrankungen, Infektionserkrankungen, oder ausgelöst durch Medikamente (z.B. die Pille), Übergewicht und angeborene Gerinnungsstörungen. Typische Symptome sind abhängig vom Auftreten der Thrombose. Dazu zählen Druckgefühl, Muskelkatergefühl, Schmerzen, Anschwellen und Verfärbungen des Beines.
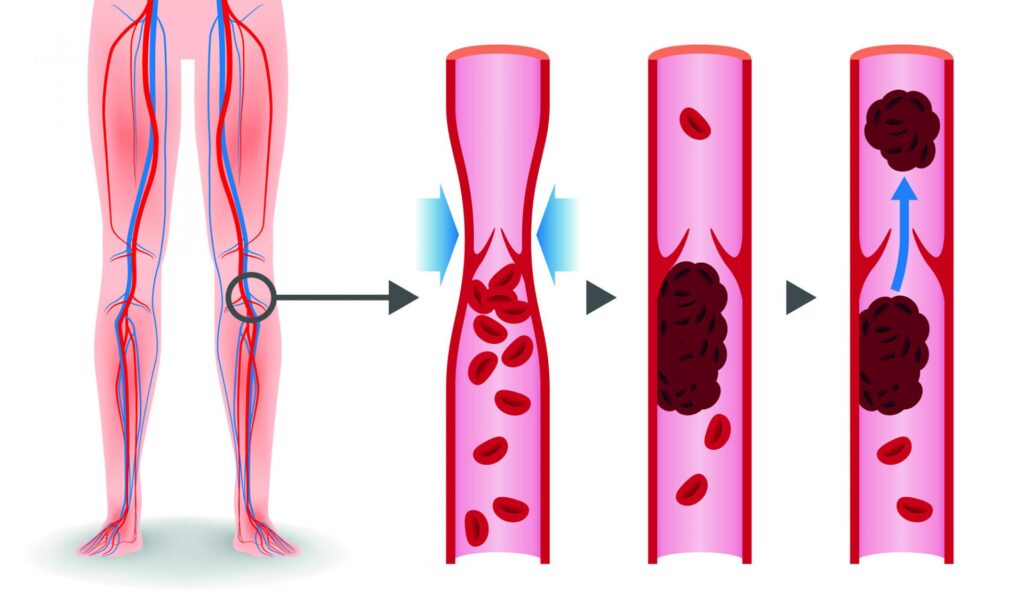
Der Abriss von Thromben und deren Abschwemmung in den Lungenkreislauf kann zu einer Lungenembolie führen. Kleine Lungenembolien bleiben oft unbemerkt, da sie keine Symptome verursachen. Größere Lungenembolien können zu Brustschmerzen, Luftnot, Herzrasen führen und schlimmstenfalls auch tödlich verlaufen.
Als Venenspezialist sind wir auf dem neuesten Stand der Thrombosediagnostik und –therapie. Mit modernster bildgebender Ultraschalldiagnostik und Funktionsdiagnostik (PPG, VVP) sind wir in der Lage, die Ausdehnung des Gerinnsels in den tiefen Beinvenen festzustellen.
Sobald wir eine Thrombose feststellen, ist unmittelbar eine blutverdünnende Therapie einzuleiten. Die Behandlung erfolgt überwiegend ambulant. Dabei beginnen wir zunächst mit sogenannten niedermolekularen Heparin-Präparaten, die wir unter die Bauchhaut applizieren. Innerhalb der folgenden Tage stellen wir unsere Patienten auf blutverdünnende Tabletten ein, z.B. Phenprocoumon (Marcumar). Alternativ gibt es seit einigen Jahren neuere orale Antikoagulationen, mit denen wir die Behandlung bereits ohne den Einsatz von Heparin beginnen und fortsetzen können. Ebenso wichtig wie eine ausreichende blutverdünnende Behandlung ist eine Kompressionstherapie. Bei stark geschwollenen Beinen beginnen wir mit Kompressionsverbänden. Bei einer geringen Schwellung des Beines reicht auch ein Kompressionsstrumpf.
Der Thrombus wird durch die Kompressionstherapie schneller an der Gefäßwand fixiert. Damit beugen wir einem möglichen Ablösen von Thrombusteilen, d. h. einer Embolie, vor. Eine Ausdehnung der Thrombose und das persönliche Thrombusrisiko bestimmen die Dauer der erforderlichen Blutverdünnung sowie die Kompressionstherapie. Zu Beginn führen wir häufige Verlaufskontrollen durch, die nach einigen Wochen in größeren Abständen erfolgen. Darüber hinaus sollte weiter nach thromboseauslösenden Ursachen gesucht werden, um diese dann zu behandeln und so weiteren Thrombosen vorzubeugen. Durch eine Thrombose entstehen meist unterschiedlich ausgeprägte Vernarbungen im Bereich der betroffenen Venen. Eine vorgeschädigte Venenwand erhöht das Risiko einer erneuten Thrombose. Diese Vernarbungen (= postthrombotisches Syndrom) können auch Monate oder Jahre nach einer Thrombose noch zu Schwellungen des Beines, Ausbildung von Krampfadern, Hautveränderungen bis hin zum offenen Bein (Ulcus cruris) führen. Daher ist es uns wichtig, auch nach einer Thrombose das betroffene Bein langfristig nachzuuntersuchen.
